| Vorbemerkung der Redaktion: Eine Diabetes im Frühstadium kann noch unkompliziert ca. 12 Monate lang mit Tabletten behandelt werden. Sowohl für Gewicht als auch für die Lungenfunktion hat das keinerlei Nachteile gegenüber Insulinspritzen: Repaglinide versus insulin for newly diagnosed diabetes in patients with cystic fibrosis: a multicentre, open-label, randomised trial.Sehenswerte Youtube-Videos zum Thema Diabetes vom 15. Symposium am Mukoviszidose-Zentrum Heidelberg vom 04.02.2017:„Neues zu Diabetes bei CF“: Besonderheiten bei Kindern und Jugendlichen (Vortrag von OA Dr. med. Jürgen Grulich-Henn, Leiter des Bereichs Kinderdiabetologie) (14 min) Besonderheiten bei Erwachsenen (Vortrag von OÄ Dr. Dagmar Weise, Diabetologie) (25 min) |
Originalbeitrag (Gastkolumne von Amy Marie):
Disaster Ahead: Cystic Fibrosis Related Diabetes (CFRD) – The complication that’s impacting your lungs more than you realize
Übersetzung aus dem Amerikanischen
Cystic Fibrosis Related Diabetes (CFRD) ist die Komplikation der Mukoviszidose, die ich mein ganzes Leben lang gefürchtet habe. Ich liebe zuckerhaltige Nahrungsmittel und hasse Spritzen jeder Art. Daher wollte ich CFRD um jeden Preis vermeiden. Ich fühlte mich immer so erleichtert, wenn ich jedes Jahr meinen oralen Glucosetoleranz-Test (oGTT) durchführte und die Ergebnisse immer ok waren. Zusätzlich beruhigte mich die Tatsache, dass mein HbA1c Wert immer um die 6,5-7 war, was laut meinem CF-Team auch ok war. Das Leben war schön!
In den Jahren 2010-2012, als ich 29-31 Jahre alt, war fing ich an, mich so erschöpft zu fühlen, dass ich es kaum schaffte, am Feierabend oder Wochenende vom Sofa runter zu kommen. FEV1 war weiterhin hoch, aber ich nahm an, dass meine CF mit zunehmendem Alter mich stärker belasten und ermüden würde. Im Laufe der Jahre begann ich soziale Interaktionen, Zeit mit Freunden und meine Hobbies, ja selbst meine eigene Pflege öfter und öfter zu vernachlässigen …. Einfach um mehr schlafen zu können. Ich wusste, ich musste arbeiten, um meine Miete bezahlen zu können, daher arbeitete ich meine 40 Stunden die Woche … und schlief ansonsten, wann immer es ging.
Mit der wenigen Zeit, die mir zwischen Arbeiten und Schlafen blieb, begann ich online Nachforschungen anzustellen: ich las wissenschaftliche Veröffentlichungen über CF, chattete mit anderen CF Patienten, die schon verschiedene Verläufe der Krankheit erlebt hatten und fragte mein CF-Team ohne Unterlass nach Lösungen. Schilddrüsenprobleme? Hormone im Ungleichgewicht? Veränderung der Sputumkulturen? Erhöhte Leukozyten? Erhöhter CRP? IgE? Nichts! Alles schien in Ordnung.
Plötzlich trat eine neue Krankenschwester des CF-Teams in mein Leben und schlug vor, dass ich meine Blutzuckerwerte zuhause regelmäßig testen sollte. Das war nun nicht meine Lieblingsbeschäftigung aufgrund meiner Nadelphobie und Angst vor Blut, aber ich war so verzweifelt, dass ich alles probiert hätte. Und wer hätte es gedacht? Meine Blutzuckerwerte 2 Stunden nach den Mahlzeiten waren 180, 190 und 200 mg/dl…aber nur manchmal. Alles über 120 ist zu hoch. Die hohen Werte traten aber nicht immer auf, auch nicht, wenn ich genau die gleichen Mahlzeiten (oder Nachtisch) zu mir genommen hatte.
Also bin ich daraufhin zum Endokrinologen, wo ich lernte, dass ich meine CFRD besonders früh entdeckt hatte – früh genug, dass meine Bauchspeicheldrüse noch ab und an genug Insulin ausschüttete, aber zu anderen Zeiten eben nicht. Mir wurde ein lange wirkendes Insulin verschrieben (Basal Insulin) und fast über Nacht hatte ich mein Leben zurück: das ist keine Übertreibung. Selbst eine geringe Reduktion meines Blutzuckerwertes verringerte meine ständige Müdigkeit massiv. Es wäre eine Untertreibung zu sagen, dass ich in Ekstase über diese Erfahrung war!
In den folgenden Monaten verfolgte ich meine Blutzuckerwerte mehrmals täglich, schrieb auf, was ich gegessen hatte, führte Buch über die Kohlenhydrate und Zucker, die ich so liebe, und schrieb auf, welche Aktivitäten ich durchführte und wann. Es war viel Arbeit, aber so wertvoll, da ich mich durch die vermehrte Energie wie eine neue Frau fühlte! Schließlich führten mich die gewonnenen Informationen dazu, schnell wirksames Insulin zu spritzen, je nachdem, was ich gegessen hatte. Ich lernte die Reaktionen meines Körpers auf Sport, Hitze, verschiedene Nahrungsmittel – alles auch abhängig von der Tageszeit –kennen.
Ich erzähle das alles, um zu zeigen, dass die CFRD-Diagnose mit 31 ein ziemliches Abenteuer war – aber über die nächsten Jahre habe ich gelernt, dass meine Situation gar nicht so untypisch ist. Die Diagnose von CFRD mit den Standard-Methoden hat leider Lücken und dadurch werden einige Patienten nicht diagnostiziert, wenn sie CFRD haben. Lest hier, warum das wichtig ist:
Nach retrospektiven Studien wie zB eine von Rolon MA, etc al, “werden in den Jahren vor Beginn von CFRD Behandlung Reduktionen in FEV1, FVC und BMI beobachtet.” [1] Das bedeutet, dass die Lungenfunktion eines CF-Patienten vor Beginn der CFRD-Behandlung sinkt – und das ist der Parameter, der am besten die Gesundheit eines Menschen mit Mukoviszidose vorhersagen kann. Tatsächlich wurde bereit 1988 in einer Studie berichtet, dass weniger als 25% der Patienten mit CFRD 30 Jahre oder älter wurden, aber ungefähr 60% der Patienten ohne CFRD. [2] Dr Moran et al. berichteten, dass eine frühe Diganose und Behandlung der Diabetes eine verringerte Mortalität zur Folge hatte. Lasst das mal auf der Zunge vergehen – CFRD kann die Lungengesundheit negativ beeinflussen – aber, im Gegensatz zu mir, fühlen manche Patienten zu Beginn der CFRD keinerlei Symptome!
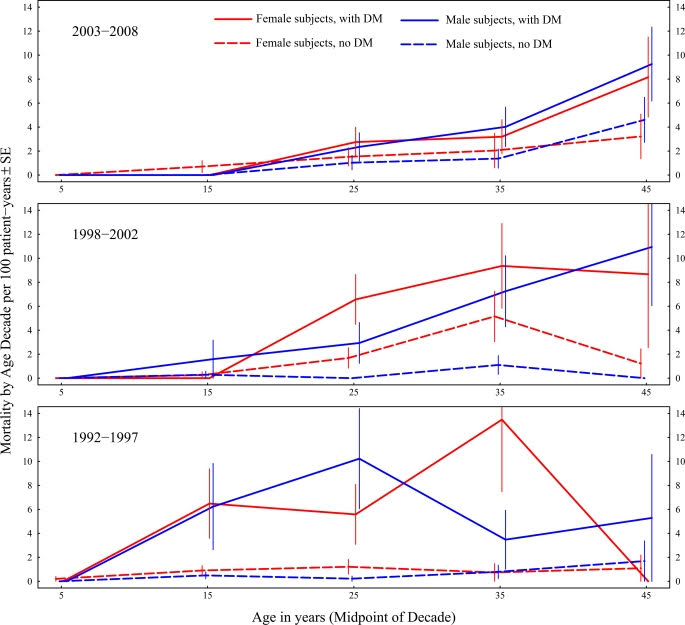
Figure 1 Moran et al. Diabetes Care. 2009 Sep; 32(9): 1626–1631.
Es ist wirklich besorgniserregend, dass aktuelle Diagnose-Kriterien das Vorhandensein von CFRD verpassen können, von Prädiabetes einmal ganz zu schweigen. Die CF Foundation-Guidelines von 2010 empfehlen eine jährliche oGTT für CF Patienten ab 10 Jahren, eine CFRD gilt aus diagnostiziert, wenn der Blutzuckerwert nach 2 Stunden über 200mg/dl ist. [3] Beim oGTT trinkt der nüchterne Patient ein hochkonzentriertes Zuckergetränk – und die Zuckerkonzentration im Blut wird typischerweise 1 und 2 Stunden danach gemessen. Laut María Clemente León et al, kann ein oGTT hyperglykämische Episoden verpassen, während ein kontinuierliches Glukose-Messgerät (ein kleines Gerät, dass am Körper getragen wird und das die Blutzuckerwerte alle paar Minuten misst) solche Episoden mit größerer Wahrscheinlichkeit entdeckt[4]. Das finde ich faszinierend, weil ich definitiv in die Kategorie falle: OGTT verfehlte meine wiederholten Hyperglykämien, was ja nicht bedeutete, dass sie nicht vorkamen. Ich wünschte mir, ich hätte das alles in den Jahren vor meiner Diagnose gewusst. Zusammengefasst: CFRD kann nicht nur die Lungenfunktion verschlechtern, sondern die Diagnose kann aufgrund der benutzten Diagnosemethode bei CF verpasst werden.
Die Literatur ist eindeutig, wie etwa von Mainguy C et al in 2016 ausgedrückt: “Die konventionelle oGTT, ist erwiesenermaßen ungeeignet zur Diagnose von CFRD, weil die Variabilität des Tests sowie die Variabilität beobachtet bei einzelnen CF Patienten über die Zeit hinweg, bedeutet, dass dieser Test die Glukosenutzung nicht akkurat reflektiert.“ [5]
Hinzu kommt, dass die Schwelle zur Diagnose, wie sie in den Richtlinien von 2010 enthaltent ist, neu definiert werden sollte, wie Forschung der CF Foundation zeigt. Die Foundation sagt, dass ein Patient CFRD hat, wenn der 2-Stundenwert im oGTT über 200 mg/dL liegt. In einer Studie über CFRD von Brennan AL et al, wurde nicht nur gezeigt, dass Glukose in den Atemwegen von CF Patienten auftrat, wenn ein Niveau von 140 mg/dL erreicht wurde, sondern auch dass dies das Wachstum von Bakterien in der Lunge beschleunigte. Es wäre wünschenswert, wenn diagnostische Richtlinien diese Tatsache berücksichtigen würden, so dass wir nicht die Vermehrung von Bakterien in den Lungen der Patienten fördern.
Wo kommt der Richtwert von 200 mg/dL zur CFRD Diagnose überhaupt her? “Der cut-off, der CFRD definiert, wurde von Pima Native Americans mit Typ 2 Diabetes genommen und diente der Vorhersage von mikrovaskulären Komplikationen (z.B. Retinopathie) und ist möglicherweise als diagnostisches Kriterium für CFRD ungeeignet.,”[7] schreibt Hameed S, et al. Also haben die diagnostischen Kriterien, die zur Diagnose von CFRD benutzt werden, herzlich wenig mit CF Patienten zu tun. Diese wurde von der Amerikanischen Diabetes Gesellschaft eingeführt, um mikrovaskuläre Komplikationen zu reduzieren, nicht aber den Verlust von Lungenfunktion. Ich würde argumentieren, dass wir Kriterien brauchen, die sich eng an die Auswirkungen auf CF Symptomen orientieren – nämlich Lungenfunktionsprobleme, die zu einem frühen Tod führen können.

Mohan, Kamlesh et al. FEV1 Reduktion in den 3 Jahren vor CFRD Diagnose
Schliesslich haben Patienten mit CF und CFRD tendenziell eine gehemmte erste Phase der Insulin Ausschüttung [8], was zu einem Spike in den Blutglukosewerten beim 30 oder 60 Minuten-Zeitpunkt nach dem Essen führen kann. Dies zeigt, dass der 2-Stundenwert, der im oGTT gemessen wird, Hyperglykämien komplett übersehen und dadurch die Diagnose versäumen könnte. In der Tat kann ich mich daran erinnern, dass ich HYPOglykämie-Episoden in meinen Teenagerjahren (12+) durch eine Überreaktion in der 2. Insulin-Ausschüttungsphase nach Mahlzeiten mit viel Kohlenhydraten erlebte. Dies führte zu viel zu niedrigen Blutzuckerwerten nach 2 oder 3 Stunden – es hat sich herausgestellt, dass dies ein häufiges erstes Anzeichen verzögerter Insulinausschüttung darstellt, die reaktive Hypoglykämie genannt wird.
“Es mag ratsam sein, bei Patienten mit drohender CFRD Entwicklung, mit der Insulintherapie früh zu beginnen, wenn die Glukosetoleranz zu sinken beginnt, besonders da CFRD das Ergebnis einer fortschreitenden Beta-Zell-Daysfunktion ist” schreiben Kayani Kayani et al. [9]
Der nachgewiesene negative Einfluss von Hyperglykämien auf CF Patienten, ihre Lungen und deren Prognose, ist hoffentlich genug, um die Cystic Fibrosis Foundation zu überzeugen, dass sie die reichlich vorhandenen wissenschaftlichen Forschungsdaten in eine Überarbeitung der CFF Richtlinien zur Diagnose von CFRD einbeziehen wird. Im besten Fall verhindern diese Richtlinien von 2010 eine korrekte CFRD Diagnose und im schlimmsten Fall tragen sie zu einer Verschlechterung der Lungenfunktion von vielen CF Patienten bei, was wir beim besten Willen nicht ignorieren können.
Mehr große multizentrische Studien sollten von der CFF gesponsort werden, damit die CFRD-Richtlinien die neuesten Untersuchungsergebnisse widerspiegeln. Unsere Lungen können sich den Luxus weiteren Wartens einfach nicht leisten. In Zukunft erwarten wir Ergebnisse von Studien, die untersuchen, ob frühe Insulingaben vor CFRD-Diagnose die Überlebensdauer von CF Patienten verbessern kann.
Ich möchte Attain Health und Dr. Colleen Wood dafür danken, dass sie meine Augen für die neueste Forschung in CFRD geöffnet haben. Ohne sie wüsste ich halb so viel. Ein Webinar könnt ihr hier finden: hier.
________________________________________
[1] Rolon MA, Benali K, Munck A, Navarro J, Clement A, Tubiana-Rufi N, et al. Cystic fibrosis-related diabetes mellitus: clinical impact of prediabetes and effects of insulin therapy. Acta Paediatr (2001) 90(8):860–7. doi:10.1080/08035250152509555 [2] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2992212/ [3] https://www.cff.org/Care/Clinical-Care-Guidelines/Other-CF-Related-Conditions-Clinical-Care-Guidelines/Cystic-Fibrosis-related-Diabetes-Clinical-Care-Guidelines/ [4] https://www.sciencedirect.com/science/article/pii/S2530016417302380?via%3Dihub#bib0150 [5] Mainguy C, Bellon G, Delaup V, Ginoux T, Kassai-Koupai B, Mazur S, et al. Sensitivity and specificity of different methods for cystic fibrosis-related diabetes screening: is the oral glucose tolerance test still the standard? J Pediatr Endocrinol Metab (2017) 30(1):27–35. doi:10.1515/jpem-2016-0184 [6]Brennan AL, Gyi KM, Wood DM, Johnson J, Holliman R, Baines DL, et al. Airway glucose concentrations and effect on growth of respiratory pathogens in cystic fibrosis. J Cyst Fibros (2007) 6(2):101–9. doi:10.1016/j.jcf.2006.03.009https://www.cysticfibrosisjournal.com/article/S1569-1993(06)00093-2/fulltext [7] Hameed S, Jaffé A, Verge CF. Advances in the detection and management of cystic fibrosis related diabetes. Curr Opin Pediatr (2015) 27:525–33. doi:10.1097/MOP.0000000000000251 [8] Lanng S, Thorsteinsson B, Røder ME, Orskov C, Holst JJ, Nerup J, et al. Pancreas and gut hormone responses to oral glucose and intravenous glucagon in cystic fibrosis patients with normal, impaired, and diabetic glucose tolerance. Acta Endocrinol (1993) 128(3):207–14. doi:10.1530/acta.0.1280207 [9] https://www.frontiersin.org/articles/10.3389/fendo.2018.00020/full#B18



Hinterlasse jetzt einen Kommentar